Visceralinė leišmaniozė („Kala Azar“) yra infekcinė liga, kurią galima atsekti nuo parazitinio patogeno (Leishmania), paplitusio atogrąžų ir subtropikų srityse. Priklausomai nuo patogeno potipio, visceralinė leišmaniozė gali būti sunki.
Kas yra visceralinė leišmaniozė?
Kaip visceralinė leišmaniozė (kala azar) yra infekcinė liga, retai aptinkama Vokietijoje ir kilusi dėl vabzdžių (drugelių uodų, smėlio musių) pernešamo parazitinio infekcijos sukėlėjo (Leishmania).
Visceralinės leišmaniozės sukėlėjai priklauso pirmuonių (gyvūnų vienaląsčių) klasei, vadinamajai mastigophorai (taip pat: flagellatai), paplitę Azijoje (ypač Indijoje), Afrikoje, Pietų Amerikoje ir Viduržemio jūros regione. Dažniausiai nukentėję asmenys užsikrečia patogenu keliaudami į šias šalis.
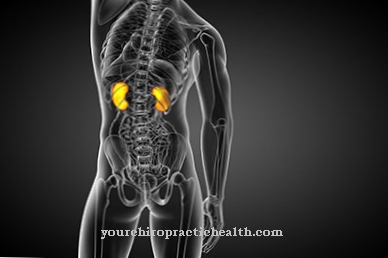
Nors kitos leišmaniozės formos veikia odą (odos leišmaniozė) arba odą ir gleivinę (mukocutaninė leišmaniozė), sunkiausios leišmanijos formos, visceralinė leišmaniozė, veikia vidaus organus, ypač blužnį, kepenis, limfmazgius ir kaulų čiulpus. Be to, gali atsirasti odos pokyčių tamsiomis dėmėmis, iš kurių gaunama indėniška visceralinės leišmaniozės „Kala Azar“ („juoda oda“) išraiška.
priežastys
visceralinė leišmaniozė sukelia parazitinis patogenas (Leishmania donovani, L. chagasi, L. infantum), priklausantis Mastigophora klasei. Visceraline leišmanioze užsikrečiama įgėlus tam tikriems vabzdžių tipams (smėlio musėms), kurie anksčiau buvo užkrėsti užkrėstais stuburiniais gyvūnais (pele, vilku, šunimi).
Po vabzdžių įkandimo leišmanijos įsiveržia į monocitų-makrofagų sistemą, kuri, bendradarbiaudama su limfocitais, dalyvauja imuniniame reguliavime ir pašalina skilimą bei pašalines medžiagas ir dauginasi.
Monocitų-makrofagų sistemą sudaro tinklainis jungiamasis audinys limfiniuose organuose, kepenų Kupfferio stelažinės ląstelės ir odos histiocitai. Taigi šios organų sistemos yra stipriai paveiktos. Be netiesioginės infekcijos per vabzdžių įkandimus, galimas tiesioginis perdavimas per organų transplantaciją ir kraujo paaukojimą.
Simptomai, negalavimai ir požymiai
Visceralinės leišmaniozės (kala azar) simptomai priklauso nuo patogeno rūšies ir nuo to, kokia stipri yra paciento imuninė sistema. Yra infekcijų, kurioms simptomai nėra būdingi, tačiau liga dažniausiai pažeidžia kaulų čiulpus, kepenis, blužnį ar limfmazgius. Liga gali prasidėti klastingai arba staiga išplisti, o tada pacientą vargina labai stiprus ligos pojūtis.
Tipiški simptomai yra limfmazgių patinimas, svorio kritimas, viduriavimas ar pilvo skausmas. Dažnai patinsta blužnis ir kepenys, kuriuos vėliau gali atpažinti išsiplėtęs skrandis. Taip pat pakito kraujo skaičius. Pavyzdžiui, nukentėjusieji kenčia nuo kraujo krešėjimo sutrikimų ar mažakraujystės.
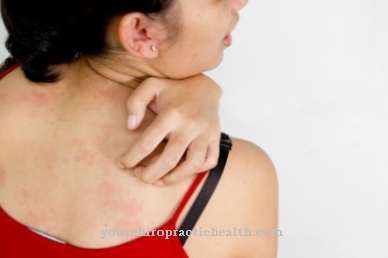
Dažnai taip pat yra odos pokyčių, kai atsiranda tamsiai raudonos papulės arba rudos ir juodos dėmės. Ligai progresuojant, oda tampa pilka. Dėl šios priežasties visceralinė leišmaniozė dar vadinama kala azar („juoda oda“). Po vienerių ar trejų metų paveiktiems žmonėms gali išsivystyti tai, kas vadinama odos poodinio odos leišmanioze. Ant kūno ar veido atsiranda rausvų ar šviesių spalvų dėmių, kurios vėliau tampa gumbeliais ar papulėmis ir kurių išvaizda taip pat primena raupsų ligą.
Diagnozė ir eiga
visceralinė leišmaniozė pasireiškia po 10 dienų iki 10 mėnesių (kartais ir ilgesnio) inkubacijos laikotarpio, atsižvelgiant į būdingus simptomus, tokius kaip klastinga ar staigi ligos pradžia su praeinančia karščiavimu ištisas savaites, pilvo skausmais, hepatosplenomegalija (padidėjusios kepenys ir blužnis), limfmazgių patinimu, ryškiu hipochromine anemija (hemoglobino trūkumu). (Trombocitų trūkumas), taip pat tamsi, dėmėta odos pigmentacija, amiloidozė (baltymų sankaupos) ir kacheksija (ištuštėjimas).
Visceralinė leišmaniozė patvirtinama remiantis patogeno nustatymu kaulų, blužnies, kepenų ar limfmazgių aspiracijoje. Pažengusioje ligos stadijoje kai kuriais visceralinės leišmaniozės atvejais punkcija nebeįmanoma, todėl diagnozė patvirtinama serologiniais tyrimais (imunofluorescencijos metodas, ELISA metodas). Norint nustatyti paveikto asmens imuninę būklę, gali būti atliekamas Leishmanino reakcijos testas.
Visceralinės leišmaniozės eiga didele dalimi priklauso nuo patogeno potipio. Nors Leishmania chagasi ir Leishmania infantum dažnai nesukelia simptomų ir gydo patys, daugeliu atvejų užsitęsusios Leishmania donovani infekcijos gali būti mirtinos, jei jos nebus gydomos.
Komplikacijos
„Kala Azar“ saloje nukentėjusieji kenčia nuo įvairių odos pokyčių. Tai daro labai neigiamą poveikį atitinkamo asmens estetikai ir taip pat gali sukelti nepilnavertiškumo kompleksus arba smarkiai sumažinti paciento savivertę. Vaikams ši liga taip pat gali paskatinti patyčias ar erzinimą.
Be to, kala azar veda į opų susidarymą ir sunkų paciento svorio kritimą. Nukentėjusieji kartais patiria viduriavimą ir vėmimą, taip pat gali patirti stiprų pilvo skausmą. Be to, paveikto žmogaus limfmazgiai išsipučia ir atsiranda karščiavimas.
Pacientai atrodo išsekę ir pavargę ir nebegali vykdyti sunkios veiklos. Paprastai liga daro neigiamą poveikį paveikto žmogaus gyvenimui ir kasdieniam gyvenimui. Daugeliu atvejų kala azarą galima palyginti gerai išgydyti pasitelkus vaistus.
Ypatingų komplikacijų nėra, o simptomai žymiai palengvėja. Tačiau kai kuriais atvejais šie vaistai gali sukelti šalutinį poveikį. Sėkmingas gydymas nesumažins paciento gyvenimo trukmės.
Kada reikia kreiptis į gydytoją?
Jei buvimo Afrikoje, Pietų Amerikoje ar Viduržemio jūros regione metu atsiranda sveikatos sutrikimų, būtina pasitarti su gydytoju. Jei sveikatos pokyčiai atsiranda po apsilankymo regione, nukentėjusiam asmeniui taip pat reikia paaiškinti skundus. Tačiau iš esmės prieš pradedant kelionę svarbu sužinoti apie vietos sveikatos būklę.
Turi būti išaiškinta, kokių ligų galima tikėtis ir kaip jos gali būti perduodamos. Jei reikia, rekomenduojama skiepyti. Jei po vabzdžių įkandimo pastebimi limfinių liaukų patinimai, veido pokyčiai ar nepageidaujamas svorio kritimas, reikia imtis veiksmų. Jei turite viduriavimą, skrandžio skausmą, pykinimą ir bendrą ligos pojūtį, patartina pasitarti su gydytoju. Priežastis turi būti išsiaiškinta ir būtina diagnozė.
Tai yra vienintelis būdas sukurti gydymo planą, kuris gali padėti kuo greičiau palengvinti simptomus. Norint išvengti komplikacijų ir sumažinti riziką, būtina pasitarti su gydytoju, jei pasijutote blogai, apdulkinta oda ar pastebimi spalvos pokyčiai. Vidinis silpnumas, kraujotakos sutrikimai ir padidėjęs miego poreikis yra kiti esamos ligos požymiai. Kadangi gali atsirasti organinių visceralinės leišmaniozės pokyčių, reikia nedelsiant imtis priemonių, pasireiškus pirmiesiems požymiams.
Gydymas ir terapija
visceralinė leišmaniozė yra sistemingai gydomas Ambisome (liposominis amfotericinas B). Liposominis amfotericinas B daugeliu atvejų yra gerai toleruojamas ir infuzuojamas į veną kaip dalis 10–20 dienų terapijos.
Jei netoleruojamas gydymas liposominiu amfotericinu arba nereaguojama į jį, visceralinės leišmaniozės atveju pakaitomis naudojami miltefozino ir pentavalento stibio preparatai. Miltefozinas geriamas tablečių pavidalu du kartus per dieną vieną mėnesį ir sukelia tik nedidelį virškinimo trakto diskomfortą (epizodinis viduriavimas ar vėmimas).
Penkiasvalentis stibis (natrio stibogliukonatas, meglumino antimonatas), priešingai, vidutiniškai per 28 gydymo dienas ligoninėje įšvirkščiamas į raumenis arba į veną, ilgą laiką trunkantį skausmą injekcijos vietoje, taip pat pykinimą ir galvos skausmą.
Kai kuriais atvejais terapija stibiu yra neveiksminga visceralinei leišmaniozei gydyti, nes infekcijos sukėlėjai sukūrė atsparumą šiai veikliajai medžiagai. Pentamidinas ir antibiotikas paromicinas taip pat naudojami kaip priešuždegiminiai vaistai nuo visceralinės leišmaniozės.
Tačiau pentamidinas sukelia ryškų šalutinį poveikį ir, be kita ko, turi įtakos gliukozės metabolizmo sutrikimams (cukriniam diabetui) daugiau nei 10 procentų sergančiųjų.
prevencija
Ten vienas visceralinė leišmaniozė yra perduodamas žmonėms per vabzdžius, todėl turėtų būti imamasi tinkamų atsargumo priemonių siekiant apsisaugoti nuo uodų įkandimų keliaujant į tokias sritis kaip Azija, pirmiausia Indiją, Afriką, Viduržemio jūros regioną ir Pietų Ameriką. Tai apima tinkamų drabužių vilkėjimą ilgomis rankovėmis ir miego metu tinklą su tinkleliu nuo uodų. Iki šiol nėra skiepijama nuo visceralinės leišmaniozės.
Priežiūra
Kadangi visceralinė leišmaniozė pažeidžia vidaus organus, sėkmingą terapiją visada reikia atlikti intensyviu tolesniu gydymu. Svarbus dalykas yra ankstyvas antrinių organų ligų aptikimas ir tinkamas gydymas laiku. Atitinkamai, net ir sėkmingai gydant visceralinę leišmaniozę, reikia reguliariai matuoti organų vertę kraujyje.
Visų pirma, organai, kuriuos paveikė visceralinė leišmaniozė, taip pat turėtų būti reguliariai tikrinami vaizdavimo metodais (MRT, CT, rentgenografija, ultragarsas), kad būtų galima aptikti paslėptus organų pažeidimus, kurie dar nėra matomi kraujyje. Jei odą taip pat paveikė visceralinė leišmaniozė, dermatologas turi reguliariai tikrinti atitinkamas vietas, audinių mėginiai turi būti ištirti, kad patogenas būtų saugus.
Be to, žmonės, anksčiau sirgę visceraline leišmanioze, turėtų vengti keliauti į sritis (Azija), kur gyvena ligas pernešanti smėlio muselė. Jei tokių kelionių negalima išvengti, reikia užtikrinti intensyvų uodų atbaidymą ir odos higieną, kad būtų išvengta atsinaujinusios ligos dėl visceralinės leišmaniozės. Tinkleliai nuo uodų turi būti labai arti (1,2 milimetro), nes smėlio uodai yra labai maži. Be to, keletą kartų per dieną turėtumėte purkšti save nuo uodus atbaidančių purškalų, tokių kaip Autan (vadinamieji repelentai). Be to, turėtumėte praustis kasdien. Jei įmanoma, veidas, kaklas ir rankos taip pat turi būti padengti audiniu.
Tai galite padaryti patys
Visceralinės leišmaniozės gydymas vaistais gali būti palaikomas paties paciento iniciatyva. Visų pirma, svarbu atkreipti dėmesį į tipinį šalutinį poveikį, pavyzdžiui, inkstų skausmą ar padidėjusio jautrumo sutrikimus. Jei atsiranda skausmas ar atsiranda kitų nusiskundimų, reikia informuoti gydytoją. Po gydymo į veną, norint greitai išgydyti tokius šalutinius poveikius kaip galvos ir kūno skausmai, rekomenduojama pailsėti lovoje.
Norint išvengti pakartotinio užsikrėtimo, būtina nustatyti visceralinės leišmaniozės priežastį. Kala-azarą daugiausia perduoda vabzdžiai. Todėl būsimose kelionėse reikia naudoti tinkamą vabzdžių repelentą. Paveikti žmonės turėtų dėvėti tinkamus drabužius ir naktį miegoti su muselėmis. Žmonėms, kurie jau turėjo kala-azarą, nebeleidžiama dalyvauti kraujo donorystėje. Ši saugos priemonė yra skirta užkirsti kelią patogeno perdavimui kitiems žmonėms. Būtina griežtai laikytis kraujo donorystės draudimo, kitaip gali būti paskirtos griežtos bausmės.
Galiausiai reikia atkreipti dėmesį į neįprastus simptomus po ligos. Atskirais atvejais patogenas grįžta po mėnesių ar net metų ir sukelia rimtų sveikatos problemų. Todėl be galo svarbu atlikti išsamią profilaktiką atliekant reguliarius patikrinimus.

.jpg)
.jpg)





.jpg)

.jpg)



.jpg)